골밀도 검사란?
골밀도 검사(BMD)는 뼈 속 미네랄 양을 수치로 측정해
👉 골감소증·골다공증·골절 위험을 평가하는 검사입니다.
가장 표준이 되는 검사는 DXA(이중에너지 X선 흡수법) 입니다.
1️⃣ 골밀도 검사는 어디서 받을 수 있을까?
✅ 검사 가능한 곳
- 내과
- 정형외과
- 산부인과(특히 폐경 여성)
- 대학병원·종합병원
- 국가건강검진 지정 의료기관
📌 요즘은 동네 내과·정형외과에도 DXA 장비가 있는 곳이 많습니다.
2️⃣ 골밀도 검사는 어떻게 진행될까?
검사 전 준비
- ❌ 금식 필요 없음
- ❌ 주사·채혈 없음
- ❌ 옷 갈아입지 않는 경우 많음
(단, 금속 장식·벨트·지퍼는 제거)
검사 과정 (총 10~15분)
- 검사대에 편하게 누움
- 척추 / 대퇴골(엉덩이) 촬영
- 통증 ❌, 소음 ❌, 부담 ❌
👉 방사선 노출량은 흉부 X-ray의 1/10 이하로 매우 적습니다.
3️⃣ 골밀도 검사 비용은 얼마일까? (한국 기준)
🔹 건강보험 적용 시
| 대상 | 비용 |
|---|---|
| 만 65세 이상 여성 | 2년에 1회 무료 |
| 만 70세 이상 남성 | 2년에 1회 무료 |
| 골다공증 진단 후 치료 중 | 연 1회 보험 적용 |
| 의사 판단 하 검사 필요 | 약 1~3만 원 |
🔹 비급여(보험 미적용)
- 약 4~7만 원
- 병원·장비·부위 수에 따라 차이 있음
📌 치료 중인 골다공증 환자는 보험 적용 여부 꼭 확인하세요.
(보험 유지를 위해 1년 주기 검사가 필요한 경우 많음)
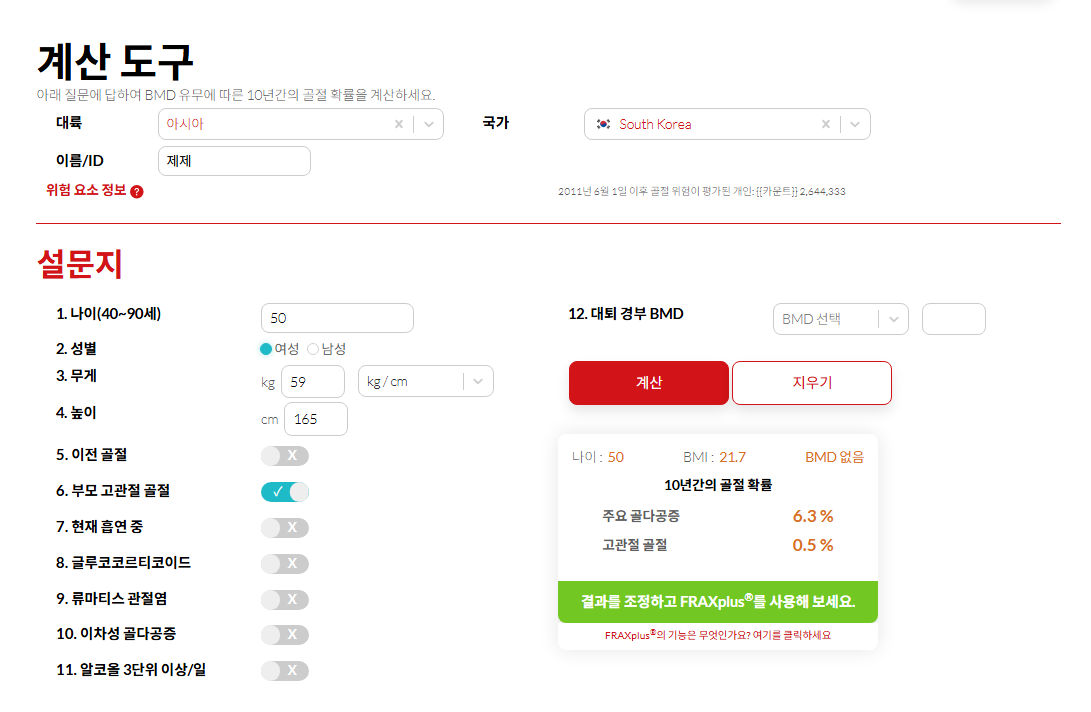
4️⃣ 검사 결과지, 이렇게 읽으면 됩니다
핵심 수치
- T-score: 젊고 건강한 성인과 비교
- Z-score: 같은 연령·성별 평균과 비교
→ 폐경 전 여성·50세 미만 남성은 Z-score 참고
진단 기준
| T-score | 의미 |
|---|---|
| -1.0 이상 | 정상 |
| -1.1 ~ -2.4 | 골감소증 |
| -2.5 이하 | 골다공증 |
📌 여러 부위 중 ‘가장 낮은 수치’가 진단 기준입니다.
(척추가 괜찮아도 대퇴골이 낮으면 그 수치가 기준)
5️⃣ 병원 선택 기준 (이게 가장 중요합니다)
✔️ ① DXA 장비인지 확인
- DXA (Dual-energy X-ray Absorptiometry)
👉 골밀도 진단의 골드 스탠다드 - ❌ 초음파 골밀도(발목·손목)는 선별용 → 치료 판단용 ❌
✔️ ② “이전 결과와 비교”가 가능한 병원
- 같은 장비·같은 병원에서 재검이 가장 정확
- 병원 변경 시 👉 이전 검사 결과지 반드시 지참
📌 골밀도는 0.1~0.2 차이는 오차일 수 있음
→ 의학적으로는 LSC(최소 유의 변화) 기준을 넘는지 봅니다.
✔️ ③ 결과 설명을 해주는 의료진
- 단순 수치 나열 ❌
- 아래를 설명해주는지 체크:
- 왜 이 수치가 나왔는지
- 약이 필요한 단계인지
- 생활 관리로 가능한지
- 재검 시기
✔️ ④ 진료과 선택 팁
- 폐경 전·후 여성 → 산부인과 / 내과
- 골절·허리·관절 통증 → 정형외과
- 약물 치료 시작 단계 → 내과·정형외과 모두 가능
6️⃣ 이런 분들은 꼭 검사하세요
- 폐경 여성
- 키가 2cm 이상 줄어든 경우
- 부모가 고관절 골절 병력
- 스테로이드 장기 복용
- 최근 허리·등 통증 증가
- 골절 없이 넘어졌는데 통증이 오래 감
✔️ 한 줄 정리
골밀도 검사는 아프지 않고, 빠르며,
‘지금 약이 필요한지’를 알려주는 가장 중요한 검사입니다.
비용보다 중요한 건 ‘같은 기준으로 꾸준히 추적하는 것’입니다.
폐경 후 골밀도 관리 관련 글
- 폐경 후 골밀도 급감, 언제부터 관리해야 할까? 50대 여성 골든타임 가이드
- 📉 폐경 전·후 골밀도 변화 한눈에 보기|언제부터 급감할까?
- 폐경 후 5년 골밀도 관리 로드맵|이 시기 놓치면 위험합니다
- 폐경 여성 골밀도 자가 체크리스트|나는 지금 안전할까?
- 골밀도 검사는 어디서 어떻게 받을까? 검사 방법·비용·병원 선택 기준 총정리